当院で行っている検査について
- ホルター心電図(携帯型24時間心電図)
- 携帯型心電図機器(OMRON)の貸し出しについて
- 24時間血圧計(ABPM)(携帯型)
- 睡眠時無呼吸症候群 [SAS]の検査(アプノモニター)
- 呼吸機能検査(スパイログラフィー)
不整脈の話――ホルター心電図(24時間心電図)
動悸がしたり、トトトンっといったように突然脈が乱れたりというような不整脈。
どなたでも経験したことのあるものではないでしょうか?
不整脈にはさまざまな種類があり、早急に治療が必要なものからそのまま経過を見るだけのものもあります。
不整脈において重要なことは、不整脈の原因となっている隠れた病気の探索・治療、基礎的な心疾患、突然死へ結びつくような『危険な不整脈(致死性不整脈)』の早期発見早期治療、そして長時間放置すると死亡することもある不整脈などを放置しないことが大切です。
「あれ?なんだかおかしいな」と症状があり、後日病院へいって心電図やそのほかの検査をしてもなんでもない場合もあります。
不整脈について簡単にまとめれば、以下のように分類されます。
1)致死性不整脈――基礎疾患の有無に関わらず、放置すると短時間で死亡してしまう危険性の高い不整脈
2)準致死性不整脈――不整脈そのものは致死性不整脈ほど重症ではありませんが、心不全を引き起こす危険性のある不整脈
3)強い自覚症状を伴う不整脈
4)脳梗塞を引き起こす危険性のある不整脈
5)治療しなくてもよい不整脈
どなたでも経験したことのあるものではないでしょうか?
不整脈にはさまざまな種類があり、早急に治療が必要なものからそのまま経過を見るだけのものもあります。
不整脈において重要なことは、不整脈の原因となっている隠れた病気の探索・治療、基礎的な心疾患、突然死へ結びつくような『危険な不整脈(致死性不整脈)』の早期発見早期治療、そして長時間放置すると死亡することもある不整脈などを放置しないことが大切です。
「あれ?なんだかおかしいな」と症状があり、後日病院へいって心電図やそのほかの検査をしてもなんでもない場合もあります。
不整脈について簡単にまとめれば、以下のように分類されます。
1)致死性不整脈――基礎疾患の有無に関わらず、放置すると短時間で死亡してしまう危険性の高い不整脈
2)準致死性不整脈――不整脈そのものは致死性不整脈ほど重症ではありませんが、心不全を引き起こす危険性のある不整脈
3)強い自覚症状を伴う不整脈
4)脳梗塞を引き起こす危険性のある不整脈
5)治療しなくてもよい不整脈
心電図とホルター心電図
心臓の検査をたくさんありますが、もっとも一般的でまず行う検査は心電図です。
心電図の検査はしたときには正常でも、時々動悸や脈が跳んだり胸が苦しいなどの症状が強い場合などは、検査時だけではなく、日常生活における24時間の心電図を検査する必要があります。
それが『ホルター心電図』です。
心電図の検査はしたときには正常でも、時々動悸や脈が跳んだり胸が苦しいなどの症状が強い場合などは、検査時だけではなく、日常生活における24時間の心電図を検査する必要があります。
それが『ホルター心電図』です。
ホルター心電図でわかること
いつどんな時に不整脈が起きているのか、また出現した不整脈の種類、重症度、狭心症の有無などが分かります。それにより治療が必要かが判ります。
検査方法
胸部に数ヶ所、シール状の電極を貼ります。その電極を通し心電図が記録されます。検査は24時間行いますので、その日は入浴はできません。
携帯心電図測定器の貸し出し
また当院では、発作や違和感があったときにすぐにご自分で心電図を検査できる、『携帯型心電計』(オムロン)の貸し出しも行っております。
これらの記録は、コンピュータによって解析することができます。
これらの記録は、コンピュータによって解析することができます。
参考サイト
『日本心臓財団』
http://www.jhf.or.jp/index.html
『日本心臓財団』「不整脈とはどんな病気ですか」
http://www.jhf.or.jp/senmoni/q&a/fuseimyaku.html
http://www.jhf.or.jp/index.html
『日本心臓財団』「不整脈とはどんな病気ですか」
http://www.jhf.or.jp/senmoni/q&a/fuseimyaku.html
不整脈の話――ホルター心電図(24時間心電図)
 不整脈、狭心症、心筋梗塞といった心疾患の診断に心電図は欠かすことの出来ない検査です。通常の心電図や負荷心電図、一日の心臓の働きを記録するホルター心電図など、さまざまな検査方法があり、正確な診断をするためには症状に応じた検査が必要になります。
不整脈、狭心症、心筋梗塞といった心疾患の診断に心電図は欠かすことの出来ない検査です。通常の心電図や負荷心電図、一日の心臓の働きを記録するホルター心電図など、さまざまな検査方法があり、正確な診断をするためには症状に応じた検査が必要になります。携帯型心電図は持ち運びが可能ですので、症状が出たときにいつでもご自分で心電図を記録することができます。これだけで確定診断をくだせるものではありませんが、症状が出たときの記録をとることが出来るという点では便利です。
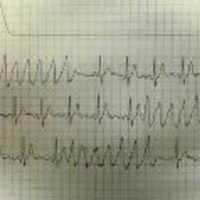 「ふっと気が遠くなったり、ふらふらしたり、動悸がする」ことがあるのだけれど、通常の検査をしても何の異常もない。それにもかかわらず、「まだ症状がある」とおっしゃる患者さんにこの機械を使っていただき不整脈を記録できたこともあります。
「ふっと気が遠くなったり、ふらふらしたり、動悸がする」ことがあるのだけれど、通常の検査をしても何の異常もない。それにもかかわらず、「まだ症状がある」とおっしゃる患者さんにこの機械を使っていただき不整脈を記録できたこともあります。当院では携帯型心電図の貸し出しを行なっています。お気軽にお尋ねください。
血圧の話
血圧とは何でしょうか?
心臓から押し出された血液が血管壁にかかる圧力を『血圧』といいます。
心臓=ポンプ、そして血管=ホースにたとえれば、ポンプが押し出す力の大小のみならず、ポンプの繰り出す力が同じでも、ホースが細ければ圧は高く、逆にホースが太ければ圧は低くなります。
心臓は全身に血液を送るために一日10万回収縮しているといわれています。
血圧は、一定しているものではなく、時間帯(例、朝起きてから、夜眠る前)や状況(緊張したとき、リラックスしているとき)でも変化します。
心臓=ポンプ、そして血管=ホースにたとえれば、ポンプが押し出す力の大小のみならず、ポンプの繰り出す力が同じでも、ホースが細ければ圧は高く、逆にホースが太ければ圧は低くなります。
心臓は全身に血液を送るために一日10万回収縮しているといわれています。
血圧は、一定しているものではなく、時間帯(例、朝起きてから、夜眠る前)や状況(緊張したとき、リラックスしているとき)でも変化します。
高血圧とは?
高血圧の基準については、以下。
正常範囲血圧 収縮期/拡張期 120~140未満/80~90未満
高血圧 収縮期/拡張期 140以上/90以上
『日本高血圧学会ガイドライン』より一部改変 *
http://www.jhf.or.jp/a&s_info/guideline/kouketuatu.html
正常範囲血圧 収縮期/拡張期 120~140未満/80~90未満
高血圧 収縮期/拡張期 140以上/90以上
『日本高血圧学会ガイドライン』より一部改変 *
http://www.jhf.or.jp/a&s_info/guideline/kouketuatu.html
それでは、なぜ高血圧の検査、治療をしなければならないのでしょうか?
1) 高血圧による合併症を防ぐ
2) 高血圧の原因が明らかな場合(腎臓や肺、副腎などに原因がある場合)、それらの早期発見、早期治療の2点が挙げられます。
2) 高血圧の原因が明らかな場合(腎臓や肺、副腎などに原因がある場合)、それらの早期発見、早期治療の2点が挙げられます。
24時間血圧計の意義は?
血圧は常に同じではありません。
病院と自宅で計測した値が異なることもよくありますし、一時的に高い値が出ることもありますが、通常はある一定範囲内になるよう調整されています。
時折、まだ治療を受けていない方だけではなく、既に高血圧の治療を受けている患者さんの中にも、血圧の変動が大きい人がいらっしゃいます。
血圧は、時間帯や気分、体調などによってさまざまな表情をもつとはいえ、あまりに血圧の変動の幅が大きすぎる時、このように血圧の変動をおこさせている原因はなんだろうか?
ということを詳しく調べる必要があります。またその結果により治療内容が変わってくる場合があります。
脳卒中や心筋梗塞は、高血圧の重大な合併症ですが、早朝に起こりやすいといわれています。
高血圧ではない人の場合、通常日中の活動時に血圧は高く、夜就寝時は低くなりますが、高血圧患者様の場合、夜も血圧が高い状態が続き、その結果朝方にかけてさらに血圧が高くなる『早朝高血圧』という状態がおこります。
この早朝高血圧は、脳卒中や心筋梗塞を起こしやすい状態です。
こうした重大な合併症を予防するため、一日を通して血圧などを測ることで、患者様一人一人がどういう状態なのかを詳しく知ることができ、治療や予防に反映されます。
『いつ、どんなときに、なにをしていると、血圧はどのように変動するのか?』を知るために24時間血圧計の検査を行います。
検査中は起床、就寝時間など日常生活の出来事を書いていただく日誌をお渡しします。
検査中の入浴はできません。
* 日本高血圧学会によるガイドラインではより詳細に分類されています。
病院と自宅で計測した値が異なることもよくありますし、一時的に高い値が出ることもありますが、通常はある一定範囲内になるよう調整されています。
時折、まだ治療を受けていない方だけではなく、既に高血圧の治療を受けている患者さんの中にも、血圧の変動が大きい人がいらっしゃいます。
血圧は、時間帯や気分、体調などによってさまざまな表情をもつとはいえ、あまりに血圧の変動の幅が大きすぎる時、このように血圧の変動をおこさせている原因はなんだろうか?
ということを詳しく調べる必要があります。またその結果により治療内容が変わってくる場合があります。
脳卒中や心筋梗塞は、高血圧の重大な合併症ですが、早朝に起こりやすいといわれています。
高血圧ではない人の場合、通常日中の活動時に血圧は高く、夜就寝時は低くなりますが、高血圧患者様の場合、夜も血圧が高い状態が続き、その結果朝方にかけてさらに血圧が高くなる『早朝高血圧』という状態がおこります。
この早朝高血圧は、脳卒中や心筋梗塞を起こしやすい状態です。
こうした重大な合併症を予防するため、一日を通して血圧などを測ることで、患者様一人一人がどういう状態なのかを詳しく知ることができ、治療や予防に反映されます。
『いつ、どんなときに、なにをしていると、血圧はどのように変動するのか?』を知るために24時間血圧計の検査を行います。
検査中は起床、就寝時間など日常生活の出来事を書いていただく日誌をお渡しします。
検査中の入浴はできません。
* 日本高血圧学会によるガイドラインではより詳細に分類されています。
| 分類 | 収縮期圧/拡張期圧 |
| 至適血圧 | <120 かつ <80 |
| 正常血圧 | <130 かつ <85 |
| 正常高値血圧 | 130-139または85-89 |
| 軽症高血圧 | 140-159または90-99 |
| 中等症高血圧 | 160-179または100-109 |
| 重症高血圧 | ≧180 または≧110 |
| 収縮期高血圧 | ≧140 かつ <90 |
睡眠時無呼吸症候群とは
日中突然生じる眠気、集中できない、夜間睡眠時のいびきやいびきに続く呼吸停止を家族に指摘されたことがありますか?
これらの症状が当てはまる場合、『睡眠時無呼吸症候群』の可能性があります。
睡眠時無呼吸症候群は
『一晩(7時間)の睡眠中に10秒以上の無呼吸が30回以上おこる。
または、睡眠1時間あたりの無呼吸数や低呼吸数が5回以上おこる。』
と定義されています。
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)は、睡眠中に呼吸が止まった状態(無呼吸)が断続的に繰り返される病気です。その結果十分に睡眠がとれず、日中の眠気、集中力、活力に欠ける、居眠りがちになる、居眠り運転で事故や重大事故などを起こしやすくなります。
また最近の研究より、病的いびきである睡眠時無呼吸症候群が心不全・脳梗塞や心筋梗塞らの脳血管障害の原因になることが明らかにされています。
治療をせずに放置しておくと、居眠り、事故、集中力の欠如など、日常生活に影響を及ぼすだけではなく、心不全、脳血管障害、呼吸障害など、生命に危険が及ぶ場合もあります。よって適正な症状分析と診断、治療、予防などの対策が必要になります。眠っている間に呼吸が数十回、ときには数百回と止まるようであれば、体内の酸素不足が深刻になってくるでしょう。
酸素不足がおこれば「寝苦しい」「息苦しい」などの症状が現れ、睡眠不足がおこります。また酸素不足は循環機能に負担をかけ、不整脈、高血圧、心不全、糖尿病が現れ、事故や突然死無呼吸症候群には様々な問題がでてきます。
いびきのあとに10秒から時に1分間ほど呼吸が止まるような時は、無呼吸症を疑い早めの治療が必要です。
当院では、簡易睡眠ポリグラフを使用して睡眠中の無呼吸の有無とその無呼吸に関係して起こるからだの酸素不足やいびきの有無、その程度を検査することができます。解析結果によって、最適な治療法をご紹介いたします。
これらの症状が当てはまる場合、『睡眠時無呼吸症候群』の可能性があります。
睡眠時無呼吸症候群は
『一晩(7時間)の睡眠中に10秒以上の無呼吸が30回以上おこる。
または、睡眠1時間あたりの無呼吸数や低呼吸数が5回以上おこる。』
と定義されています。
睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)は、睡眠中に呼吸が止まった状態(無呼吸)が断続的に繰り返される病気です。その結果十分に睡眠がとれず、日中の眠気、集中力、活力に欠ける、居眠りがちになる、居眠り運転で事故や重大事故などを起こしやすくなります。
また最近の研究より、病的いびきである睡眠時無呼吸症候群が心不全・脳梗塞や心筋梗塞らの脳血管障害の原因になることが明らかにされています。
治療をせずに放置しておくと、居眠り、事故、集中力の欠如など、日常生活に影響を及ぼすだけではなく、心不全、脳血管障害、呼吸障害など、生命に危険が及ぶ場合もあります。よって適正な症状分析と診断、治療、予防などの対策が必要になります。眠っている間に呼吸が数十回、ときには数百回と止まるようであれば、体内の酸素不足が深刻になってくるでしょう。
酸素不足がおこれば「寝苦しい」「息苦しい」などの症状が現れ、睡眠不足がおこります。また酸素不足は循環機能に負担をかけ、不整脈、高血圧、心不全、糖尿病が現れ、事故や突然死無呼吸症候群には様々な問題がでてきます。
いびきのあとに10秒から時に1分間ほど呼吸が止まるような時は、無呼吸症を疑い早めの治療が必要です。
当院では、簡易睡眠ポリグラフを使用して睡眠中の無呼吸の有無とその無呼吸に関係して起こるからだの酸素不足やいびきの有無、その程度を検査することができます。解析結果によって、最適な治療法をご紹介いたします。
参考
『いびきと睡眠時無呼吸症候群』
http://ibiki.net/index.htm
『睡眠時無呼吸症候群』(日本医科大学第4内科運営)
http://www.nms.ac.jp/NMS/4med/sas/
『フクダ電子』-睡眠時無呼吸症候群のページ-
http://www.fukuda.co.jp/health/01.html
http://ibiki.net/index.htm
『睡眠時無呼吸症候群』(日本医科大学第4内科運営)
http://www.nms.ac.jp/NMS/4med/sas/
『フクダ電子』-睡眠時無呼吸症候群のページ-
http://www.fukuda.co.jp/health/01.html
増えているCOPD(慢性閉塞性肺疾患)― 呼吸機能検査(スパイロメトリー)
COPD(慢性閉塞性肺疾患)という病気が増えています。
COPDとは慢性気管支炎、肺気腫症または両者の合併した状態を総称した病名で、気管支や肺胞(小さなブドウの房のようなもの)など、肺の組織に慢性的な炎症が起き、たんがでたり、気管支がむくんだり、肺胞が破壊されたりといった病気で、その原因のおよそ90%は喫煙だといわれています。
COPDについては他のウェブサイトでも詳しい解説がなされています。
また当院にもパンフレットが置いてありますので、是非ご覧になってください。
ここでは主に肺気腫症についてとりあげます。
COPD(肺気腫症)について簡単にまとめれば、
もちろんこうした症状は加齢とともにでてくることもあります。
しかし、COPDは上記の症状がゆっくり進み、症状が進むと日常生活に支障をきたすほどの呼吸困難や肺がんにもかかりやすくなる『静かなる殺し屋(サイレントキラー)』なのです。
こうした症状が出てきたら、単に加齢によるものだと判断せず、呼吸機能検査を受けることをお勧めします。
当院ではCOPDの診断の決め手となる呼吸機能検査(スパイロメトリー)をおこなっています。短時間で測定でき、結果もすぐに表示されます。
【参考サイト】
COPD情報ネット COPD info-net
http://www.copd-info.net/qa/006_category.html
COPDとは慢性気管支炎、肺気腫症または両者の合併した状態を総称した病名で、気管支や肺胞(小さなブドウの房のようなもの)など、肺の組織に慢性的な炎症が起き、たんがでたり、気管支がむくんだり、肺胞が破壊されたりといった病気で、その原因のおよそ90%は喫煙だといわれています。
COPDについては他のウェブサイトでも詳しい解説がなされています。
また当院にもパンフレットが置いてありますので、是非ご覧になってください。
ここでは主に肺気腫症についてとりあげます。
COPD(肺気腫症)について簡単にまとめれば、
- 中年以降に発症
- せき、たん、息切れなどの症状が徐々に進行し、
- 喫煙歴の長い人に多く見られます。
- 風邪をひいているわけでもないのにせきやたんがでる
- 風邪がなかなか治りにくく、また、風邪をひきやすい
- ちょっとした運動ですぐ息切れがする(労作時呼吸困難)
もちろんこうした症状は加齢とともにでてくることもあります。
しかし、COPDは上記の症状がゆっくり進み、症状が進むと日常生活に支障をきたすほどの呼吸困難や肺がんにもかかりやすくなる『静かなる殺し屋(サイレントキラー)』なのです。
こうした症状が出てきたら、単に加齢によるものだと判断せず、呼吸機能検査を受けることをお勧めします。
当院ではCOPDの診断の決め手となる呼吸機能検査(スパイロメトリー)をおこなっています。短時間で測定でき、結果もすぐに表示されます。
【参考サイト】
COPD情報ネット COPD info-net
http://www.copd-info.net/qa/006_category.html

